Visão geral sobre o Doseador de Antirretrovirais
O Doseador de Antirretrovirais (DARV) é um serviço online gratuito que, de acordo com o peso inserido pelo usuário, doseia automaticamente antirretrovirais para crianças e adolescentes em cuidados e tratamento. Tem como referência o tríptico Manejo de infecção por HIV na criança e adolescente, versão 2025 que, até a data da última actualização do TARV (Setembro de 2025), ainda estava em vigor no Serviço Nacional de Saúde (SNS) em Moçambique.

O DARV está basicamente estruturado da seguinte forma:
- Um campo com o rótulo Peso, para inserir o peso em quilograma(s) da criança para a qual pretende calcular a dose;
- ARV, campo de seleção com todos os ARVs da Tabela de Dosagem de ARVs do tríptico. no campo para abrir a lista dos ARVs e em seguida, selecione o ARV do qual pretende calcular a dose;
- Dose, Posologia e Quantidade a aviar: secção de saída em que são mostradas automaticamente a dose, posologia e quantidade de comprimidos a dispensar do antirretroviral (ARV) selecionado de acordo com o peso inserido;
- Notas e Precauções: secção de saída em que são mostradas recomendações, interações medicamentosas, entre outras informações pertinentes acerca do ARV selecionado.
Apresentação da dose
Normalmente a dose é apresentada numa mini-tabela com cinco (5) linhas e 10 colunas.
- A 1ª linha possui duas células com os títulos Manhã e Noite respectivamente.
- Na 2ª linha, na primeira célula (da esquerda), é mostrada a dose do ARV que deve ser tomada ou administrada de manhã e na segunda, a dose nocturna se aplicável. - significa Não aplicável.
- As duas células da 3ª linha são títulos da 4ª linha, Dispensa mensal e Dispensa trimestral respectivamente.
- Na 4ª linha, a primeira célula mostra o número exacto de comprimidos ou mililitros para 30 dias e a segunda célula, para 90 dias.
- Na 5ª linha, a primeira célula mostra o número de frascos dos comprimidos a fornecer ao paciente para 30 dias (dispensa mensal) e a segunda célula, para 90 dias (dispensa trimestral).
A dispensa dos ARVs deve ser realizada sempre em embalagens fechadas, não deve ser realizada a re-embalagem em saquinhos, os comprimidos devem ser mantidos nos frascos originais e com o pacote de sílica gel, que protege da humidade durante o período normal que o frasco está aberto (Circular nº 03/100/DNSP/2025).
Por exemplo, utilizando o Doseador de ARVs para dosagem de ABC/3TC 120/60 mg para uma criança com peso de 5 kg, teríamos o seguinte resultado:
| Manhã | Noite |
|---|---|
| 1 cp(s) | - |
| Dispensa mensal | Dispensa trimestral |
| 30 cp(s) 👇 | 90 cp(s) 👇 |
| 1 frasco(s) de 30 cp(s) | 1 frasco(s) de 60 cp(s) e 1 frasco(s) de 30 cp(s) |
Interpretação: Nesse caso, a dose é 1 cp/dia, para ser administrado de manhã apenas e devia ser dispensado 1 frasco de 30 cps para 30 dias (DM) ou 2 frascos (1 de 60 e 1 de 30 cps) para 90 dias (DT) (veja neste guião os critérios para dispensa multimensal).
Exemplo 2: Dosagem de pDTG (10 mg) (peso: 5 kg):
| Manhã | Noite |
|---|---|
| 0.5 cp(s) | - |
| Dispensa mensal | Dispensa trimestral |
| 15 cp(s) 👇 | 45 cp(s) 👇 |
| 1 frasco(s) de 30 cp(s) | 2 frasco(s) de 30 cp(s) |
Nesse caso e afins, embora o número exacto de comprimidos para 30 dias seja 15, deve ser oferecido ao paciente 1 frasco (inteiro) de 30 comprimidos, isto é, não devem ser retirados do frasco original e re-embalados em saquinhos, e o cuidador da criança precisa ser aconselhado a trazer o frasco aberto com o saldo remanescente dos comprimidos na consulta seguinte. A mesma regra se aplica à dispensa multimensal.
Critérios para Tratamento Profilático com Cotrimoxazol (CTZ)
Iniciar o CTZ a:
- Crianças expostas ao HIV a partir de 4 semanas de vida;
- Crianças com HIV < 5 anos independentemente do estadio clínico ou CD4;
- Crianças com HIV ≥ 5 anos se CD4 < 350 ou estadio activo II, III ou IV.
Suspender se:
- Criança exposta suspende o CTZ quando tem resultado definitivo negativo de HIV e tem alta da CCR;
- Idade ≥ 5 anos e CD4 ≥ 350 cel/mm3 após pelo menos 12 meses em TARV.
- Caso o CD4 não estiver disponível, suspender se tiver Carga Viral indetectável.
Monitoria do CD4:
- < 5 anos: Não faz monitoria rotineira do CD4.
- ≥ 5 anos: Pedir CD4 anualmente até atingir CD4 ≥ 350 cel/mm³.
Contraindicações de TPC
- Alergia às Sulfamidas (ex.: Cotrimoxazol, Fanzidar, Sulfadiazina);
- Anemia (Hb < 8.0) ou Neutropenia;
- Doente que tomou Fansidar há menos de 30 dias.
Critérios para fazer o TPT em crianças HIV+
Depois de excluir a TB activa, iniciar TPT a:
- Criança com idade ≥ 12 meses independentemente do contacto conhecido com TB;
- Todas as crianças < 12 meses só devem iniciar TPT se tiverem história de contacto com TB activa;
- Crianças que iniciam TARV antes dos 12 meses e que não têm exposição a TB, devem fazer um ciclo de TPT após completarem 12 meses de idade independente de apresentarem ou não contacto de TB.
Em crianças que completaram um ciclo de TPT, não é recomendado repetir o TPT, se não houver relato ou evidência de uma nova exposição a TB.
Escolha do regime preferencial de Tratamento Preventivo da Tuberculose (TPT) para crianças com HIV
Oferecer TPT com Isoniazida (6H) a:
- Criança < 2 anos OU Peso < 10 kg;
- Criança ≥ 2 anos E Peso ≥ 10 kg E em regime de TARV contendo LPV/r, ATV/r, DRV/r ou NVP.
Oferecer TPT com 3HP a:
- Criança ≥ 2 anos E Peso ≥ 10 kg E em regime de TARV contendo DTG.
Considerações importantes
- O TPT com Isoniazida deve ser feito diariamente durante 6 meses.
- O TPT com 3HP é feito uma vez/semana durante 12 semanas (3 meses).
- O TPT com Levofloxacina é oferecido as crianças sem sinais e/ou sintomas de TB e que tenham contacto com um caso de TB Multirresistente (TB-MR). A duração do tratamento é de 6 meses.
- Se o caso fonte de TB-MR tiver resistência comprovada a Fluoroquinolonas, não deve ser oferecido TPT aos contactos.
- Após completar o Tratamento Preventivo de Tuberculose (TPT), não é recomendado repetir novo ciclo de TPT se não houver relato ou evidência de uma nova exposição a TB.
Estadiamento clínico pediátrico (OMS)
Filtrar estadio:Estadio I
- Assintomático
- Linfadenopatia generalizada persistente (LGP)
Estadio II
- Hepatoesplenomegalia persistente inexplicada
- Molusco contagioso extenso
- Prurigo
- Ulcerações orais recorrentes (> 2 episódios em 6 meses)
- Infecções fúngicas do leito ungueal
- Aumento das parótidas sem outra causa aparente
- Queilite angular
- Herpes zóster
- Eritema gengival linear
- Infecção viral verrucosa extensa da pele
- Infecções recorrentes das vias respiratórias superiores
Estadio III
- Malnutrição moderada inexplicada
- Pneumonia bacteriana grave de repetição (> 2 episódios nos últimos 6 meses)
- Diarreia persistente inexplicada (> 14 dias)
- Gengivite ou Estomatite ulcerativa necrotizante aguda ou Periodontite ulcerativa necrotizante aguda
- Febre persistente inexplicada (> 1 mês)
- Pneumonia intersticial linfóide (LIP) sintomática
- Candidíase oral (após os primeiros 6 meses de idade)
- Doença pulmonar crônica associada ao HIV (inclui Bronquiectasias)
- Leucoplasia oral pilosa
- TB ganglionar e TB pulmonar
- Anemia (< 8g/dL) ou Neutropenia (< 500/mm3) ou Trombocitopénia crônica (< 50.000/ mm3) inexplicadas
Estadio IV
- Malnutrição grave, ou perda de peso severa inexplicada
- Toxoplasmose do SNC
- Pneumonia por Pneumocistis Jiroveci (PPJ)
- Encefalopatia por HIV
- Infecções bacterianas graves recorrentes - empiema, piomiosite, infecção óssea ou articular, meningite (> 2 episódios nos últimos 6 meses)
- Infecção crónica por Herpes simples (oral ou cutânea ≥ 1 mês de duração ou visceral em qualquer órgão)
- Candidíase esofágica (ou da traqueia, brônquios ou pulmões)
- Linfoma não-Hodgkin
- Infecção por micobactérias não tuberculosa disseminada
- Criptococcose extrapulmonar
- TB extrapulmonar disseminada
- Criptosporidiose crónica (com diarreia)
- Sarcoma de Kaposi
- Isosporiose crónica
- Infecções por citomegalovirus (CMV)
- Leucoencefalopatia multifocal progressiva (LMP)
- Nefropatia sintomática associada ao HIV
- Cardiomiopatia sintomática associada ao HIV
- Micose disseminada (Coccidiomicose, Histoplasmose, Peniciliose)
Referência: MOÇAMBIQUE. Ministério da Saúde. Direcção Nacional de Saúde Pública. Programa Nacional de Controlo de ITS/HIV e SIDA. Manejo de infecção por HIV na criança e adolescente, versão 2025, Tabela 14.
Critérios de colheita de CD4 em crianças e adolescentes
Crianças e adolescentes:
- Início ou reinício TARV:
- Crianças < 5 anos colhem CD4 no início do TARV e repetem CD4 apenas quando fizer 5 anos;
- Para crianças ≥ 5 anos, se CD4 inicial < 350 células/mm³, colher CD4 anualmente até atingir CD4 ≥ 350 células/mm³.
- Falência virológica: duas últimas CV ≥ 1000 cp/ml;
- Falência clínica: Nova condição clínica do estadio 3 ou 4 pela OMS;
- Perante qualquer motivo de internamento.
Referência: MOÇAMBIQUE. Ministério da Saúde. Direcção Nacional de Saúde Pública. Programa Nacional de Controlo de ITS/HIV e SIDA. Manejo de infecção por HIV na criança e adolescente, versão 2025, Tabela 15.
Principais interacções medicamentosas de Dolutegravir em crianças
| Medicamento que diminui o nível de DTG | Recomendação |
|---|---|
Vitaminas e suplementos:
|
Administrar DTG 2 horas antes ou 6 horas depois da toma das vitaminas e suplementos |
|
Administrar DTG 2 horas antes ou 6 horas depois da toma do hidróxido ou sucrafalto |
Anticonvulsivos:
|
Adicionar dose de DTG a noite de acordo com o peso da criança |
| Rifampicina | Adicionar dose de DTG a noite de acordo com o peso da criança até 2 semanas depois de terminar o TAT com Rifampicina |
Referência: MOÇAMBIQUE. Ministério da Saúde. Direcção Nacional de Saúde Pública. Programa Nacional de Controlo de ITS/HIV e SIDA. Manejo de infecção por HIV na criança e adolescente, versão 2025, Tabela 20.
Regimes recomendados para TARV em crianças dos 0 – 14 anos (Novos inícios) incluindo crianças em Tratamento anti-tuberculose (TAT)
| Peso (kg) | Regime de TARV preferencial | Crianças em TAT com regimes contendo Rifampicina |
|---|---|---|
| 3 - 5.9 kg | ABC/3TC (120/60) + DTG 10 mg + Dose adicional de DTG 10 mg a noite |
ABC/3TC (120/60) + pDTG de manhã Acrescentar dose adicional de pDTG a noite |
| 6 - 19.9 kg | pALD (60/30/5) | pALD de manhã Acrescentar dose adicional de pDTG (< 20kg) ou DTG (50) (≥ 20kg) a noite |
| 20 - 24.9 kg | pALD (60/30/5) ou ABC/3TC (120mg/60mg) + DTG (50mg) |
pALD (60mg/30mg/5mg) de manhã e pDTG (10mg) a noite ou ABC/3TC (120mg/60mg) + DTG (50mg) de manhã e DTG (50mg) a noite |
| 25 – 29.9 kg | ABC/3TC (600/300) + DTG (50) |
ABC/3TC (600/300) + DTG (50) de manhã Acrescentar dose adicional de DTG (50) a noite |
| ≥ 30 kg | TDF/3TC/DTG (300/300/50) | TDF/3TC/DTG (300/300/50) de manhã Acrescentar dose adicional de DTG (50) a noite |
| Crianças em TARV com DTG* em TAT contendo Rifampicina: Suspender a dose adicional de pDTG ou DTG duas semanas após o término do TAT. Pacientes em tratamento de TB multiresistente (não contendo Rifampicina) não precisam acrescentar a dose adicional de DTG ou pDTG. |
||
Nota:
|
||
Referência: MOÇAMBIQUE. Ministério da Saúde. Direcção Nacional de Saúde Pública. Programa Nacional de Controlo de ITS/HIV e SIDA. Manejo de infecção por HIV na criança e adolescente, versão 2025, Tabela 18.
Regimes alternativos em caso de intolerância aos ARVs
| ARV que causa intolerância | ARV alternativo |
|---|---|
| pALD | Na suspeita de intolerância ao pALD, notifique a Linha verde (843434/823434) |
| DTG/pDTG | < 25 kg: LPV/r |
| ≥ 25 kg: ATV/r | |
| ABC/3TC | < 30 kg: AZT/3TC |
| ≥ 30 kg: TDF/3TC ou AZT/3TC | |
| AZT/3TC | < 30 kg: ABC/3TC |
| ≥ 30kg: TDF/3TC ou ABC/3TC | |
| TDF/3TC | ABC/3TC ou AZT/3TC |
| ATV/r ou LPV/r | DTG (pALD, pDTG ou DTG 50 mg) |
Referência: MOÇAMBIQUE. Ministério da Saúde. Direcção Nacional de Saúde Pública. Programa Nacional de Controlo de ITS/HIV e SIDA. Manejo de infecção por HIV na criança e adolescente, versão 2025, Tabela 19.
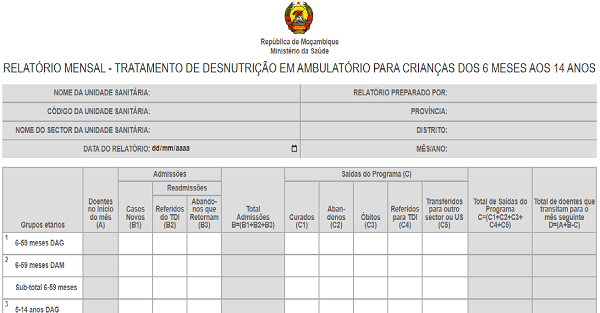
Diagnóstico e Manejo da Desnutrição Aguda em crianças
| Diagnóstico e tratamento/suplementação da desnutrição aguda em crianças ≥ 6 meses de idade Lactentes < 6 meses de idade com complicações médicas, e/ou dificuldades em amamentar e/ou falência de crescimento devem ser referidos ao internamento | ||
|---|---|---|
| Medidas antropométricas | Classificação | Tratamento / Suplementação |
P/E ou IMC para idade < - 3 DP ou Perímetro Braquial:
| Desnutrição Aguda Grave (DAG) | DAG com complicações:
|
| DAG sem complicações: ATPU em ambulatório¹ | ||
P/E ou IMC para idade ≥ -3 e < - 2 DP ou Perímetro Braquial:
|
Desnutrição Aguda Moderada (DAM) | ASPU², CSB+³ ou ATPU¹ em ambulatório conforme orientações do PRN Primeira escolha para suplementação:
|
| ¹Em caso de DAM, o ATPU pode ser usado em caso de indisponibilidade de ASPU/CSB+; em caso
de stocks limitados de ATPU, o mesmo deve-se reservar para crianças de < 5 anos com DAG. ²ASPU: Alimento Suplementar Pronto para Uso; ³CSB+: Mistura de milho e soja enriquecida com vitaminas e minerais; Nota: As dosagens de tratamento e suplementação nutricional e critérios para suplementação em caso de DAM podem ser consultadas nas tabelas do Programa de Reabilitação Nutricional (PRN). |
||
Referência: MOÇAMBIQUE. Ministério da Saúde. Direcção Nacional de Saúde Pública. Programa Nacional de Controlo de ITS/HIV e SIDA. Manejo de infecção por HIV na criança e adolescente, versão 2025, Tabela 17.
Dosagens de AZT e NVP para profilaxia reforçada da criança exposta (CE) ao HIV de acordo com o peso
| Do nascimento até 6ª semana de Vida | ||
|---|---|---|
| Peso ao nascimento (gramas) | Quantidade de AZT (ml) (12/12h) | Quantidade da NVP (ml) (1 vez/dia) |
| 1000 g - 1499 g | 0.6 ml | 0.3 ml |
| 1500 g - 1999 g | 0.8 ml | 0.4 ml |
| 2000 g - 2499 g | 1 ml | 1 ml |
| ≥ 2500 g | 1.5 ml | 1.5 ml |
| Da 7ª a 12ª semana de vida | ||
| 7ª a 12ª semana de Vida | N/A | 2 ml |
| No caso de mulheres que tiveram parto fora da maternidade, independente de estar ou não em TARV, do tipo de aleitamento (materno ou artificial) e do período transcorrido desde a data do parto, devem iniciar profilaxia reforçada com AZT e NVP no 1º contacto com a US. E, suspender o AZT na 6ª semana de vida e a NVP na 12ª semana de vida. | ||
Referência: MOÇAMBIQUE. Ministério da Saúde. Direcção Nacional de Saúde Pública. Programa Nacional de Controlo de ITS/HIV e SIDA. Manejo de infecção por HIV na criança e adolescente, versão 2025, Tabela 6.
Tabela de diagnóstico presuntivo
Diagnóstico Presuntivo de HIV:
- PCR não disponível e idade < 18 meses
- História de exposição ao HIV (mãe HIV+ ou falecida por causas suspeitas de HIV)
- Teste rápido é HIV positivo na criança (caso exposição ao HIV não conhecida)
- Uma ou mais das seguintes condições:
- Pneumonia grave
- Candidíase oro-esofágica
- Malnutrição grave
- Sarcoma de Kaposi
- Pneumonia por Pneumocistis Jirovecii
Referência: MOÇAMBIQUE. Ministério da Saúde. Direcção Nacional de Saúde Pública. Programa Nacional de Controlo de ITS/HIV e SIDA. Manejo de infecção por HIV na criança e adolescente, versão 2025, Tabela 15.
Tabela Doença Avançada por HIV em crianças: Definição e indicações para testes
| Definição de Doença Avançada por HIV (DAH): | |
|---|---|
|
|
| Diagnóstico da Tuberculose em crianças e adolescentes com DAH | |
Indicações para TBLAM no ambulatório:
|
Indicações para TBLAM no internamento:
|
| Nota: Sempre tratar pacientes com TBLAM positivo grau 2-4; tratar grau 1 se tiver sintomas; Em caso de TB-LAM positivo, pedir Xpert MTB/RIF ou Truenat. | |
| ¹Todo o paciente com FESTA e com TBLAM positivo deve fazer Xpert MTB/RIF ou Truenat;
²Sinais de perigo: Letargia ou inconsciência, febre ≥ 39°C inexplicada, incapaz de beber ou mamar, convulsões; em adolescentes ≥ 15 anos também FR ≥ 30 rpm ou FC ≥ 120 bpm. |
|
| Diagnóstico da criptococose em crianças e adolescentes com DAH | |
Indicações para TBLAM no ambulatório:
|
|
Referência: MOÇAMBIQUE. Ministério da Saúde. Direcção Nacional de Saúde Pública. Programa Nacional de Controlo de ITS/HIV e SIDA. Manejo de infecção por HIV na criança e adolescente, versão 2025, Tabela 16.